Endometriózis
Ebben a cikkben megvizsgáljuk a Endometriózis hatását a mindennapi élet különböző területein. A gazdaságra gyakorolt hatásától a társadalomra gyakorolt hatásáig a Endometriózis érdeklődés és vita téma volt az utóbbi időben. Elemezzük, hogy a Endometriózis hogyan alakította át a munka dinamikáját, az interperszonális kapcsolatokat és azt, ahogyan viszonyulunk a minket körülvevő világhoz. Továbbá megvizsgáljuk a Endometriózis különböző perspektíváit és kulturális, történelmi és technológiai vonatkozásaival való kapcsolatát. Reméljük, hogy ezzel a cikkel átfogó és teljes képet adunk a Endometriózis kortárs valóságunkra gyakorolt hatásáról.
| Endometriózis | |
 | |
| Masszív kismedencei összenövések (adhéziók) endometriózis kapcsán. | |
| Latinul | Endometriosis |
| Angolul | Endometriosis |
| Osztályozás | |
| BNO-10 | N80 |
| BNO-9 | 617.0 |
| Adatbázisok | |
| OMIM | 131200 |
| DiseasesDB | 4269 |
| MedlinePlus | 000915 |
| eMedicine | med/3419 ped/677 emerg/165 |
| MeSH ID | D004715 |
A Wikimédia Commons tartalmaz Endometriózis témájú médiaállományokat. | |
Az endometriózis egy nőgyógyászati kórkép, melyben a normálisan csak a méh belső felszínén jelen lévő nyálkahártya a méh üregén kívül is megtalálható.[1][2] Leggyakrabban a hashártyát érinti, ami belülről béleli a hasüreget és beborítja a kismedencei szerveket. A név a latin endometrium szóból származik, amely a méh belső felszínét borító szövet megnevezése. A méhnyálkahártya hormonálisan érzékeny, a hormonhatásoktól függően a menstruációs ciklus során felépül és leválik. Hormonérzékenységüket a méh üregén kívül található sejtek is megtartják, a panaszok a menstruáció idején súlyosbodhatnak. Az endometriózis a fájdalmas menstruáció (dysmenorrhoea) egyik leggyakoribb szervi oka. A betegség fő tünetei a hasi fájdalom és a meddőség.[3] A diagnosztikájában a hasüreg laparoszkópos vizsgálatának van meghatározó szerepe.[4] Kezelésében gyógyszereket (pl. hormonkészítmények) és sebészi módszereket alkalmaznak.[5]
Az endometriózis meglehetősen gyakori betegség, becslések szerint a nők 6-10 százalékában előfordul, prevalenciáját a termékeny nőkben 0,5-5 százaléknak, míg az infertilis nők esetében 25-40 százalék körülinek tartják.[6]
Az endometriózis növeli a petefészekrák kialakulásának az esélyét.[7]
Tünetei
Fájdalom
Leggyakoribb tünete az alhasra lokalizálódó, visszatérő kismedencei fájdalom. Ez magában foglalja a krónikus kismedencei fájdalmat, a fájdalmas menstruációt (dysmenorrhoea), a fájdalmas közösülést (dyspareunia) és a menstruációk alatti fájdalmas székletürítést is. A panaszok sokszor a menstruációs ciklusnak megfelelően változnak, a vérzés időpontjában a legkellemetlenebbek.[8] Noha többnyire a menstruációs fájdalom a legintenzívebb, fájdalom jelentkezhet az ovulációkor, vizelet vagy széklet ürítéskor, a kialakuló összenövések következtében, vagy fizikai aktivitás során. Érdekes megfigyelés, hogy a betegre jellemző fájdalmas területek és a sebészileg talált elváltozások helyzete között nincs szignifikáns összefüggés.[9]
A fájdalom kialakulásának mechanizmusa a kutatások szerint összetett.[8] Egyrészt állatkísérletekben kimutatták, hogy az endometriotikus szövetekben fájdalomérző idegvégződések jelennek meg.[10] Emellett az endometriotikus sejtek gyulladást serkentő citokineket (pl. IL-8) termelnek, amik az immunrendszer sejtjeit (pl. makrofágokat) az elváltozás helyére vonzzák. Ott azok aktiválódnak és gyulladást keltenek, ami érzékenyíti a fájdalomérző idegsejtek idegvégződéseit, ezáltal fokozódik a fájdalom. Kimutatták, hogy az endometriózisban szenvedő nők hasüregi folyadékában több a makrofág és magasabb a gyulladásos citokinek (pl. TNF-α) szintje.[11][12] Ezek az adatok arra utalnak, hogy a gyulladásos folyamatoknak fontos szerepe lehet a fájdalom kialakulásában, bár a közönséges gyulladáscsökkentő gyógyszerek (pl. NSAID-ok) kevésbé hatékonyak az endometriózis okozta krónikus kismedencei fájdalom enyhítésére.[13] Patkányokon végzett állatkísérletek alapján központi idegrendszeri folyamatok is részt vesznek az endometriózis okozta ún. viszcero-viszcerális fájdalom kialakulásában.[8][10]
Infertilitás
Az endometriózis az érintett nők kb. 30-50 százalékában jár a fogamzóképesség csökkenésével vagy meddőséggel,[14] aminek jelentőségét növeli, hogy a reproduktív életkorban lévő nők nagyjából 10-15 százalékában fordul elő a betegség.[15] Az endometriózis többféle módon is hátrányosan hathat a nők termékenységére. Egyrészt kimutatták, hogy endometriózisban megváltozik az ovuláció szabályozása és a petesejtek érése,[16] illetve a menstruációs ciklus luteális fázisa is zavart.[15] Emellett csökken a petevezetékben a petesejt transzportja is, és a méh üregén belül elhelyezkedő endometrium is kevésbé alkalmas az embrió beágyazódásához.[15] Az endometriózis okozta anatómiai elváltozások (pl. a hashártya összenövései) mechanikailag is akadályozhatják a megtermékenyülés és beágyazódás folyamatát (pl. elzáródhatnak a petevezetékek). Kísérletes adatok alapján az endometriózis károsítja a spermiumok mozgását is.[17]
Leírása

Az endometriózis betegségben az endometriumhoz hasonló szövet található a szervezet más területein, a méh üregén kívül. Ezen a méh üregén kívül elhelyezkedő endometrium szövetet nevezzük endometriózis csomónak, implantátumnak vagy növedékeknek. Ezek a csomók fájdalmat, meddőséget és sok más problémát okozhatnak. Noha nem megfelelő helyen lévő idegen szövetről van szó, és a csomókra gyakran hivatkoznak endometriómaként, a betegség nem daganatos elváltozás, sem kialakulásának mechanizmusát, sem pedig a viselkedését tekintve. Az endometriózis megbetegedés tehát nem rosszindulatú, rákos megbetegedés, hanem egészséges szövetnek nem szokványos helyen való előfordulását jelenti. Az endometriózis csomók a méh nyálkahártyához hasonlóan reagálnak a női hormonokra a menstruációs ciklus során. Minden hónapban hasonlóan felépülnek, és menstruációs vérzés formájában leválnak. Szemben a méh nyálkahártyájával, a méh üregén kívül elhelyezkedő endometriotikus szövet számára nincs lehetőség a testüregből való kijutásra. Ennek eredménye belső hasüregi vérzés, a szövettörmelék szétesése majd kijutása a csomóból, a csomót övező területen következményes gyulladással és hegképződéssel. A csomók megrepedése esetén azok elhelyezkedésétől függően egyéb szövődmények is felléphetnek – újabb területre való szóródás, összenövések képződése, bélvérzés vagy elzáródás, hólyag működési zavar – vérvizelés, görcsös vizelés – egyéb panaszok. A tünetek általában az idő előrehaladtával romlanak, bár bizonyos esetekben a tünetek javulása majd újra kialakulása a jellemző.
Lokalizáció
Endometriotikus méhnyálkahártya sok helyen előfordulhat. Anatómiai elhelyezkedései szerint megkülönböztetnek kismedencei (endopelvikus) és kismedencén kívüli (extrapelvikus) endometriózist. Az endopelvikus jóval gyakoribb, a kismedence szerveit és hashártyáját érinti, leggyakrabban a méh külső felszínén, a petefészkeken, a petevezetéken, a hólyag és a méh közötti elülső (latinul: excavatio vesicouterina), valamint méh és a végbél közötti hátsó hashártyaáthajláson (excavatio rectouterina), a méh szalagjain fordul elő. Ritkább esetekben méhfalában is megjelenhet endometriózis szövet, amit adenomiózisnak nevezünk. Az extrapelvikus endometriózis sokkal ritkább és igen változatos helyeken alakulhat ki, leggyakrabban a hasfal hashártyáját érinti, de megjelenhet műtéti hegekben, a mellkasban, a beleken, a májon, a vizeletelvezető rendszeren, az orrüregben, de írtak már le gerinc csigolyában, agyban, tüdőben található endometriózist is.[18][19] Az extrapelvikus endometrózisok diagnosztikájában is segítséget nyújt a tünetek menstruációhoz igazodó jellege.[18]
Kialakulásának oka
Az endometriózis kiváltó okát jelenleg még nem ismerjük pontosan. A betegség kialakulására vonatkozóan több elmélet is ismert, feltételezhetően a hormonok és az immunrendszer is szerepet játszik a betegség kialakulásában. Az egyik elmélet szerint az endometrium (méhnyálkahártya) sejteket tartalmazó menstruációs vér visszafele áramlik (ún. retrográd menstruáció) és a petevezetéken keresztül kijut a hasüregbe, ahol aztán megtapad és növekedésnek indul.[20] Ezen elmélet alapján a betegség megjelenéséhez több kritériumnak is teljesülnie kell, nevezetesen a menstruációs vérnek ki kell jutnia a hasüregbe, a vérnek életképes méhnyálkahártyasejteket kell tartalmaznia és a sejteknek meg kell tudniuk tapadni a hashártyán és ott osztódniuk kell.[20] A retrográd menstruáció azonban nem magyarázza a szokatlan helyeken (pl. orrüreg) előforduló endometriózist, és bár extrém ritka, de a betegség férfiakban is előfordulhat,[21] melynek hátterében nem állhat menstruációs zavar. Az is felmerült, hogy a vérkeringés szállít endometriális sejteket a test egyéb területeire. Egy másik teória szerint az embrionális korban bekövetkező sejtvándorlási zavar miatt alakul ki a betegség, melynek során a Müller-csövet képező sejtek egy része abnormális helyekre vándorol és ott később méhnyálkahártya szigeteket hoz létre. (A Müller-csőből fejlődik a méh.) Humán magzatokban már leírtak méhen kívüli endometriumot, ami ezt a lehetőséget megerősíti.[22] Mindezek mellett egy rendellenes, elégtelenül működő immunrendszer szintén segítheti a kórkép kialakulását. Feltételezések szerint genetikai hajlam fokozhatja a betegség kialakulását.[23] Egy 2014-ben közölt tanulmányban több, különböző kromoszómákon található egyedi genetikai variációt is összefüggésbe hoztak a betegség kialakulásával:[24]
- Az 1-es kromoszómán a WNT4 génhez közel
- A 2-es kromoszómán a GREB1 gén mellett
- A 6-os kromoszómán az ID4 génnél
- A 7-es kromoszóma rövid karján (7p15.2)
- A 9-es kromoszómán CDKN2B-AS1 génhez közel
- A 12-es kromoszómán a VEZT gén mellett
Diagnosztika
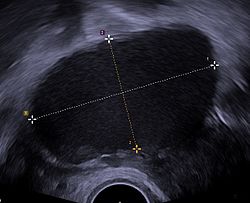
A beteg panaszai és a fizikális vizsgálat (pl. a hüvely vizsgálata során tapintható csomók) alapján felmerülhet az endometriózis gyanúja.[25] A biztos diagnózist a laparoszkópos vizsgálat jelenti. A módszer lényege, hogy egy kamerával ellátott eszközt vezetnek a hasüregbe, amivel a szervek felszínei és a hashártya belülről megtekinthető, kétes esetben szövettani mintavétel történhet. A laparoszkópia invazív beavatkozás, mellyel azonban egyidejűleg sebészi kezelés is végezhető, azonban éppen invazív jellege miatt a beavatkozás előtt lehetőség van kiegészítő képalkotó vizsgálatok végzésére is, amik segítenek a műtéti terv meghatározásában. Ezek közé tartozik a hüvelyfalon keresztüli (transzvaginális) ultrahang, a végbélen keresztüli (transzrektális) ultrahang és az MRI vizsgálat.[25][26][27]
Az Európai Humán Reprodukciós és Embriológiai Társaság (ESHRE) szerint világszerte elterjedt az a gyakorlat, miszerint a kismedencei fájdalmakkal jelentkező nőknek empirikusan hormonális fogamzásgátlót rendelnek, esetleg fájdalomcsillapítóval kiegészítve, és csak azokat vizsgálják tovább endometriózis irányába, akikben a fenti kezelések ellenére is fennállnak a panaszok.[5] Ennek oka, hogy csökkentsék az invazívnak számító laparoszkópos vizsgálatok számát. Ugyanakkor kimutatták, hogy a hormonális kezelésre adott terápiás válasz nem megbízható az endometriózis meglétének vagy kizárásnak igazolására.[28]
Az endometriózis diagnózisa általában éveket késik az első tünetek jelentkezésétől számítva.[5] Németországban és Ausztriában például ezt átlagosan 10 évnek,[29] Norvégiában pedig 6 évnek találták.[30] A korai diagnózis fontos, mivel a betegség jelentősen ronthatja a beteg életminőségét. A késések egyik fő okát több szerző is a tünetek nem megfelelő értékelésének, esetleges elbagatellizálásának tartja.[29] Ugyancsak hátráltathatja a diagnózist a hormonális fogamzásgátlók széles körű használata, mivel az érintett betegekben elfedhetik a tüneteket.[29]
Endometriózis osztályozása
Az endometriózis nemzetközi osztályozását tekintve négy stádiumba sorolják.[31] Az I. stádiumban csak kevés és kisméretű endometriózisos felrakódások láthatók, melyek kezelése – a jellemzőikből következően – könnyebb, míg a IV. stádiumban már több, egymástól távol eső szervet is súlyosan érint, amiből következően ezek kezelése rendkívül nehéz, komoly szakmai kihívást jelent a legkomolyabb szaktekintélyek számára is. A stádiumbeosztás nem feltétlenül van arányban az okozott tünetek mértékével. Meddőséget már a legenyhébb forma is okozhat, azonban fájdalmat még nem biztos, hogy észlel a páciens. A betegség fennállásának előrehaladtával az állapot egyre inkább súlyosbodik, megnehezítve így a lehető legkorrektebb operatív ellátás eredményességét.
Kezelése
Az endometriózis kérdőíves vizsgálatok alapján jelentősen ronthatja a benne szenvedők életminőségét és szexuális életét.[32][33] A betegség okozta panaszok a menopauzát követően rendszerint megszűnnek vagy jelentősen enyhülnek.[34] A kezelés célja a reproduktív korban kettős, egyrészt a beteg panaszainak csökkentése, másrészt gyermekvállalási szándék esetén a termékenység helyreállítása teheti szükségessé. A két fő terápiás lehetőség a gyógyszeres kezelés és a sebészeti beavatkozás, azonban mivel utóbbi laparoszkóposan is végezhető, és a laparoszkópia a diagnosztikában is a fő vizsgálóeljárás, a sebészi kezelés (pl. összenövések feloldása, endometriotikus szövetek eltávolítása) azzal egy időben elvégezhető.[35] A további kezelést a betegség súlyossága és a beteg igényei határozzák meg.
Sebészi kezelés

A kezelés célja a kismedencei anatómiai viszonyok lehető legpontosabb helyreállítása. Ennek része az endometriotikus csomók eltávolítása és az összenövések megszüntetése. A beavatkozások már önmagukban is csökkentik az endometriózis okozta fájdalmat.[5] A sebészi kezelés laparoszkóppal történik, ami a hasfal megnyitásával járó laparotómiához képest jóval kisebb megterhelést jelent a betegnek, csökken a kórházban töltött napok száma és sokkal kisebb heggel gyógyul, így esztétikailag is előnyösebb.[5] A műtét során lehetőség van szövettani mintavételre is. A beleket is érintő mélyen infiltráló endometriózis is kezelhető sebészileg, azonban ebben az esetben nagyobb arányban, a betegek kb. 13,9 százalékában alakulnak ki a műtét után szövődmények.[36]
A méh és annak függelékeinek eltávolítása azoknál a nőknél merülhet fel, akik már túl vannak a családalapításon és nem terveznek több gyermeket, valamint a kevésbé radikális kezelések nem szüntették meg a panaszaikat.[5]
Gyógyszeres kezelések
A panaszok enyhítésére alkalmazhatóak gyógyszerek is. Többféle gyógyszercsoportba tartozó szereket is használhatnak.
Hormonálisan ható szerek
A hormonálisan ható szerek közül jelenleg a hormonális fogamzásgátlók, a progeszteron agonisták és antagonisták, illetve a gonadotropint felszabadító hormonnal (angolul: Gonadotropin-releasing hormone, GnRH) analóg készítmények jönnek számításba. Mivel még nem készült olyan összefoglaló tanulmány, amelyik egyértelműen megállapította volna, hogy ezek közül bármelyik is hatékonyabb lenne a másiknál, ezért az Európai Humán Reprodukciós és Embriológiai Társaság (ESHRE) 2014-es ajánlásában az áll, hogy amennyiben a gyógyszeres kezelés mellett dönt a beteg, akkor az orvos általi felvilágosítás után, a lehetséges előnyök és mellékhatások ismeretében lehetőleg maga döntse el, melyik szert választja.[5]
Kombinált hormonális fogamzásgátlók
A hormonális fogamzásgátlókról bizonyított, hogy képesek csökkenteni az endometriózis okozta kismedencei fájdalmakat.[37][38][39] Alkalmazásukkal egyben a nem-kívánt terhességet is megakadályozzák, illetve segítségükkel könnyebben kontrollálható a menstruációs ciklus is.[5]
Progeszteron agonisták és antagonisták

A progeszteron agonisták (pl. medroxiprogeszteron-acetát, dienogeszt, ciproteron-acetát, stb.) és antagonisták (pl. gesztrinon) egyaránt választhatók,[40] a lehetséges mellékhatások közül azonban kiemelendő az egyes szereknél jelentkező androgenizáló hatás (férfiakra jellemző szőrnövekedés, hang megváltozása, stb.) és a fokozott trombózis kockázat.[5] A danazol, mint az ösztrogénhatásokat csökkentő gyógyszer ugyancsak alkalmazható.[41] A progeszteron agonisták hatása abban áll, hogy a negatív visszacsatoláson keresztül meggátolják a szervezet saját gonadotropin termelését, így csökken többek között az ösztrogén szintje is.
GnRH analógok
Ezek a szerek a hipotalamusz által termelt természetes GnRH-hoz hasonlóak. Folyamatosan adagolva őket csökken az agyalapi mirigyben a GnRH-receptorok száma, ezáltal az FSH és az LH termelése is. Mindez végül az ösztrogén termelés csökkenéséhez vezet. A GnRH analógok (pl. leuprolid, nafarelin, buzerelin, gozerelin, stb.) csökkentik az endometriózishoz társuló fájdalmat,[42] ugyanakkor a mellékhatások miatt (pl. hüvelyszárazság, csontritkulás) szükség lehet kiegészítő hormonpótlásra, ami a vizsgálatok szerint nem csökkenti a kezelés hatékonyságát.[43] Serdülőkorú és adoleszcens fiatal lányoknál, akikben még esetleg nem fejeződött be a csontrendszer érése, ezek a szerek csak körültekintéssel adhatók.[5]
Aromatáz-gátlók
Az aromatáz enzim képes az androgéneket (pl. tesztoszteront) ösztrogénekké alakítani a szervezetben. Ezek a gyógyszerek az enzim gátlásán keresztül megakadályozzák ezt a folyamatot, ezzel csökken a szervezet ösztrogén szintje. Az aromatáz-gátlók több tanulmányban is csökkentették a fájdalmat, egyúttal hatékonynak találták őket a műtétet követően visszatérő panaszok megelőzésében is.[44]
Fájdalomcsillapítók
A nem-szteroid gyulladáscsökkentő gyógyszerek a menstruációs fájdalmak kezelésére széleskörűen használt szerek. Az ismeretlen eredetű fájdalmas menstruáció (ún. primer dysmenorrhoea) kezelésében hatékonynak találták őket,[45] ugyanakkor az endometriózis okozta fájdalmak esetében nem egyértelmű a hatásosságuk.[13] Ennek ellenére tüneti kezelésként szóba jöhetnek, ugyanakkor az ESHRE 2014-es ajánlása alapján a rendszeres szedésükkel járó mellékhatásokról (pl. gyomorbántalmak) fel kell világosítani a beteget.[5]
Meddőség kezelése
A panaszok enyhítésén túl gyermekvállalási szándék esetén fontos a társuló meddőség kezelése is. Erre a célra az ovulációt gátló hormonkezelések nem hatékonyak.[6][46] Az enyhe és közepes endometriózisban az operatív laparoszkópia már önmagában is megnöveli a későbbi teherbeesés valószínűségét.[6][47][48] A petefészkeken található endometriotikus tömlők (ciszták) kezelésében a ciszta tokkal együtt történő kimetszését (cisztektóma) kedvezőbbnek találták, mint a ciszta tartalmának leszívását (drenázs) és a falának roncsolását (abláció).[49] Amennyiben a kezelést követően sem következik be spontán terhesség, lehetőség van mesterséges megtermékenyítés végzésére is (pl. in vitro fertilizáció, IVF).[50]
Kezelés étkezéssel
Az endometriózis esetén a telített zsírsavban bővelkedő ételeket érdemes kerülni. Ugyanis kutatások azt állapították meg, hogy a betegség aránya magasabb azoknál a nőknél, akik több transzzsírt fogyasztanak.
Továbbá az olyan ételek, amelyek befolyásolhatják a hormonszabályozást, negatívan hathatnak az endometriózisban szenvedőknél. Ezáltal érdemes kerülni vagy erősen korlátozni azokat az ételeket, amelyek elősegíthetik a gyulladás kialakulását a szervezetben, és további rendellenesség előrehaladásához-, vagy fájdalom kialakulásához vezethetnek. Ezek az ételek a következők lehetnek: koffein, alkohol, cukor, tejtermékek, vörös húsok, csokoládé.
Endometriózis a médiában
- Doktor House, 5. évad, 14. rész[51]
- Pataki Zita – Az utolsó lombik[52]
További információk
- endometriozis.lap.hu
- Endometriózis fórum
- WEBBeteg: Az endometriosis és tünetei
- Endometriózis diéta
- Árvai Nóra: Amikor a méhem ellenem fordul. Az endometriózis; Medicina, Budapest, 2012
- Lara Parker: Vaginabajok. Endometriózis, fájdalmas szex és egyéb tabutémák; ford. Mezősi Péter; Partvonal, Budapest, 2021
- Francisco Carmona: Endometriózis. Minden, amit a tünetekről, a diagnózisról és a gyógyításról tudni érdemes; ford. Mester Yvonne; Kossuth, Budapest, 2022
Jegyzetek
- ↑ Farquhar CM. (2000. May). „Extracts from the "clinical evidence". Endometriosis.” (angol nyelven). BMJ. 320 (7247), 1449-52. o. DOI:10.1136/bmj.320.7247.1449. PMID 10827052.
- ↑ Giudice LC, Kao LC. (2004. November). „Endometriosis.” (angol nyelven). Lancet. 364 (9447), 1789-99. o. DOI:10.1016/S0140-6736(04)17403-5. PMID 15541453.
- ↑ Bulletti C, Coccia ME, Battistoni S, Borini A. (2010. August). „Endometriosis and infertility.” (angol nyelven). J Assist Reprod Genet. 27 (8), 441-7. o. DOI:10.1007/s10815-010-9436-1. PMID 20574791.
- ↑ Kennedy S, Bergqvist A, Chapron C, D'Hooghe T, Dunselman G, Greb R, Hummelshoj L, Prentice A, Saridogan E; ESHRE Special Interest Group for Endometriosis and Endometrium Guideline Development Group. (2005. October). „ESHRE guideline for the diagnosis and treatment of endometriosis.” (angol nyelven). Hum Reprod. 20 (10), 2698-704. o. DOI:10.1093/humrep/dei135. PMID 15980014.
- ↑ a b c d e f g h i j k Dunselman GA, Vermeulen N, Becker C, Calhaz-Jorge C, D'Hooghe T, De Bie B, Heikinheimo O, Horne AW, Kiesel L, Nap A, Prentice A, Saridogan E, Soriano D, Nelen W. (2014. March). „ESHRE guideline: management of women with endometriosis.” (angol nyelven). Hum Reprod. 29 (3), 400-12. o. DOI:10.1093/humrep/det457. PMID 24435778.
- ↑ a b c Ozkan S, Murk W, Arici A. (2008. April). „Endometriosis and infertility: epidemiology and evidence-based treatments.” (angol nyelven). Ann N Y Acad Sci. 1127, 92-100. o. DOI:10.1196/annals.1434.007. PMID 18443335.
- ↑
- ↑ a b c Howard FM. (2009. September-October). „Endometriosis and mechanisms of pelvic pain.” (angol nyelven). J Minim Invasive Gynecol. 16 (5), 540-50. o. DOI:10.1016/j.jmig.2009.06.017. PMID 19835795.
- ↑ Hsu AL, Sinaii N, Segars J, Nieman LK, Stratton P. (2011. August). „Relating pelvic pain location to surgical findings of endometriosis.” (angol nyelven). Obstet Gynecol. 118 (2 Pt 1), 223-30. o. DOI:10.1097/AOG.0b013e318223fed0. PMID 21775836.
- ↑ a b Berkley KJ, Rapkin AJ, Papka RE. (2005. June). „The pains of endometriosis.” (angol nyelven). Science. 308 (5728), 1587-9. o. DOI:10.1126/science.1111445. PMID 15947176.
- ↑ Eisermann J, Gast MJ, Pineda J, Odem RR, Collins JL (1988. October). „Tumor necrosis factor in peritoneal fluid of women undergoing laparoscopic surgery” (angol nyelven). Fertil Steril. 50 (4), 573-9. o. PMID 297157.
- ↑ Agic A, Xu H, Finas D, Banz C, Diedrich K, Hornung D. (2006. September). „Is endometriosis associated with systemic subclinical inflammation?” (angol nyelven). Gynecol Obstet Invest. 62 (3), 139-47. o. DOI:10.1159/000093121. PMID 16679772.
- ↑ a b Allen C, Hopewell S, Prentice A, Gregory D. (2009. April). „Nonsteroidal anti-inflammatory drugs for pain in women with endometriosis.” (angol nyelven). Cochrane Database Syst Rev. (2), CD004753. o. DOI:10.1002/14651858.CD004753.pub3. PMID 19370608.
- ↑ Verkauf BS (1987. September). „Incidence, symptoms, and signs of endometriosis in fertile and infertile women.” (angol nyelven). J Fla Med Assoc. 74 (9), 671-5. o. PMID 2961844.
- ↑ a b c Macer ML, Taylor HS. (2012. December). „Endometriosis and infertility: a review of the pathogenesis and treatment of endometriosis-associated infertility.” (angol nyelven). Obstet Gynecol Clin North Am. 39 (4), 535-49. o. DOI:10.1016/j.ogc.2012.10.002. PMID 23182559.
- ↑ Sanchez AM, Viganò P, Somigliana E, Panina-Bordignon P, Vercellini P, Candiani M. (2014. March-April). „The distinguishing cellular and molecular features of the endometriotic ovarian cyst: from pathophysiology to the potential endometrioma-mediated damage to the ovary.” (angol nyelven). Hum Reprod Update. 20 (2), 217-30. o. DOI:10.1093/humupd/dmt053. PMID 24129684.
- ↑ Oral E, Arici A, Olive DL, Huszar G. (1996. November). „Peritoneal fluid from women with moderate or severe endometriosis inhibits sperm motility: the role of seminal fluid components.” (angol nyelven). Fertil Steril. 66 (5), 787-92. o. PMID 8893686.
- ↑ a b Machairiotis N, Stylianaki A, Dryllis G, Zarogoulidis P, Kouroutou P, Tsiamis N, Katsikogiannis N, Sarika E, Courcoutsakis N, Tsiouda T, Gschwendtner A, Zarogoulidis K, Sakkas L, Baliaka A, Machairiotis C. (2013. December). „Extrapelvic endometriosis: a rare entity or an under diagnosed condition?” (angol nyelven). Diagn Pathol. 8, 194. o. DOI:10.1186/1746-1596-8-194. PMID 24294950.
- ↑ Dongxu Z, Fei Y, Xing X, Bo-Yin Z, Qingsan Z. (2014. May). „Low back pain tied to spinal endometriosis.” (angol nyelven). Eur Spine J. 23 (Suppl 2), 214-7. o. DOI:10.1007/s00586-013-2988-x. PMID 24531988.
- ↑ a b van der Linden PJ. (1996. November). „Theories on the pathogenesis of endometriosis.” (angol nyelven). Hum Reprod. 11 (Suppl 3), 53-65. o. PMID 9147102.
- ↑ Martin JD Jr, Hauck AE. (1985. July). „Endometriosis in the male.” (angol nyelven). Am Surg. 51 (7), 426-30. o. PMID 4014886.
- ↑ Signorile PG, Baldi F, Bussani R, D'Armiento M, De Falco M, Baldi A. (2009. April). „Ectopic endometrium in human foetuses is a common event and sustains the theory of müllerianosis in the pathogenesis of endometriosis, a disease that predisposes to cancer.” (angol nyelven). J Exp Clin Cancer Res. 28, 49. o. DOI:10.1186/1756-9966-28-49. PMID 19358700.
- ↑ Burney RO. (2013. August). „The genetics and biochemistry of endometriosis.” (angol nyelven). Curr Opin Obstet Gynecol. 25 (4), 280-6. o. DOI:10.1097/GCO.0b013e3283630d56. PMID 23759832.
- ↑ Rahmioglu N, Nyholt DR, Morris AP, Missmer SA, Montgomery GW, Zondervan KT. (2014. September-October). „Genetic variants underlying risk of endometriosis: insights from meta-analysis of eight genome-wide association and replication datasets.” (angol nyelven). Hum Reprod Update. 20 (5), 702-16. o. DOI:10.1093/humupd/dmu015. PMID 24676469.
- ↑ a b Moawad NS, Caplin A. (2013. November). „Diagnosis, management, and long-term outcomes of rectovaginal endometriosis.” (angol nyelven). Int J Womens Health. 5, 753-63. o. DOI:10.2147/IJWH.S37846. PMID 24232977.
- ↑ Bazot M, Lafont C, Rouzier R, Roseau G, Thomassin-Naggara I, Daraï E. (2009. December). „Diagnostic accuracy of physical examination, transvaginal sonography, rectal endoscopic sonography, and magnetic resonance imaging to diagnose deep infiltrating endometriosis.” (angol nyelven). Fertil Steril. 92 (6), 1825-33. o. DOI:10.1016/j.fertnstert.2008.09.005. PMID 19019357.
- ↑ Abrao MS, Gonçalves MO, Dias JA Jr, Podgaec S, Chamie LP, Blasbalg R. (2007. December). „Comparison between clinical examination, transvaginal sonography and magnetic resonance imaging for the diagnosis of deep endometriosis.” (angol nyelven). Hum Reprod. 22 (12), 3092-7. o. DOI:10.1093/humrep/dem187. PMID 17947378.
- ↑ Jenkins TR, Liu CY, White J. (2008. January-February). „Does response to hormonal therapy predict presence or absence of endometriosis?” (angol nyelven). J Minim Invasive Gynecol. 15 (1), 82-6. o. DOI:10.1016/j.jmig.2007.09.002. PMID 18262150.
- ↑ a b c Hudelist G, Fritzer N, Thomas A, Niehues C, Oppelt P, Haas D, Tammaa A, Salzer H. (2012. December). „Diagnostic delay for endometriosis in Austria and Germany: causes and possible consequences.” (angol nyelven). Hum Reprod. 27 (12), 3412-6. o. DOI:10.1093/humrep/des316. PMID 22990516.
- ↑ Husby GK, Haugen RS, Moen MH. (2003. July). „Diagnostic delay in women with pain and endometriosis.” (angol nyelven). Acta Obstet Gynecol Scand. 82 (7), 649-53. o. PMID 12790847.
- ↑ American Society for Reproductive Medicine (1997. May). „Revised American Society for Reproductive Medicine classification of endometriosis: 1996.” (angol nyelven). Fertil Steril. 67 (5), 817-21. o. DOI:10.1016/S0015-0282(97)81391-X. PMID 9130884.
- ↑ Fourquet J, Gao X, Zavala D, Orengo JC, Abac S, Ruiz A, Laboy J, Flores I. (2010. May). „Patients' report on how endometriosis affects health, work, and daily life.” (angol nyelven). Fertil Steril. 93 (7), 2424-8. o. DOI:10.1016/j.fertnstert.2009.09.017. PMID 19926084.
- ↑ Ferrero S, Esposito F, Abbamonte LH, Anserini P, Remorgida V, Ragni N. (2008. March). „Quality of sex life in women with endometriosis and deep dyspareunia.” (angol nyelven). Fertil Steril. 83 (3), 573-9. o. DOI:10.1016/j.fertnstert.2004.07.973. PMID 15749483.
- ↑ Moen MH, Rees M, Brincat M, Erel T, Gambacciani M, Lambrinoudaki I, Schenck-Gustafsson K, Tremollieres F, Vujovic S, Rozenberg S; European Menopause and Andropause Society. (2010. September). „EMAS position statement: Managing the menopause in women with a past history of endometriosis.” (angol nyelven). Maturitas. 67 (1), 94-7. o. DOI:10.1016/j.maturitas.2010.04.018. PMID 20627430.
- ↑ Wellbery C. (1999. October). „Diagnosis and treatment of endometriosis.” (angol nyelven). Am Fam Physician. 60 (6), 1753-62. o. DOI:10.1016/j.maturitas.2010.04.018. PMID 10537390.
- ↑ Kondo W, Bourdel N, Tamburro S, Cavoli D, Jardon K, Rabischong B, Botchorishvili R, Pouly J, Mage G, Canis M. (2011. February). „Complications after surgery for deeply infiltrating pelvic endometriosis.” (angol nyelven). BJOG. 118 (3), 292-8. o. DOI:10.1111/j.1471-0528.2010.02774.x. PMID 21083863.
- ↑ Vercellini P, Trespidi L, Colombo A, Vendola N, Marchini M, Crosignani PG. (1993. July). „A gonadotropin-releasing hormone agonist versus a low-dose oral contraceptive for pelvic pain associated with endometriosis.” (angol nyelven). Fertil Steril. 60 (1), 75-9. o. PMID 8513962.
- ↑ Davis L, Kennedy SS, Moore J, Prentice A. (2007. July). „Modern combined oral contraceptives for pain associated with endometriosis.” (angol nyelven). Cochrane Database Syst Rev. (3), CD001019. o. DOI:10.1002/14651858.CD001019.pub2. PMID 17636650.
- ↑ Harada T, Momoeda M, Taketani Y, Hoshiai H, Terakawa N. (2008. November). „Low-dose oral contraceptive pill for dysmenorrhea associated with endometriosis: a placebo-controlled, double-blind, randomized trial.” (angol nyelven). Fertil Steril. 90 (5), 1583-8. o. DOI:10.1016/j.fertnstert.2007.08.051. PMID 18164001.
- ↑ Brown J, Kives S, Akhtar M. (2012. March). „Progestagens and anti-progestagens for pain associated with endometriosis.” (angol nyelven). Cochrane Database Syst Rev. 3, CD002122. o. DOI:10.1002/14651858.CD002122.pub2. PMID 22419284.
- ↑ Selak V, Farquhar C, Prentice A, Singla A. (2007. October). „Danazol for pelvic pain associated with endometriosis.” (angol nyelven). Cochrane Database Syst Rev. (4), CD000068. o. DOI:10.1002/14651858.CD000068.pub2. PMID 17943735.
- ↑ Brown J, Pan A, Hart RJ. (2010. December). „Gonadotrophin-releasing hormone analogues for pain associated with endometriosis.” (angol nyelven). Cochrane Database Syst Rev. (12), CD008475. o. DOI:10.1002/14651858.CD008475.pub2. PMID 21154398.
- ↑ Moghissi KS, Schlaff WD, Olive DL, Skinner MA, Yin H. (1998. June). „Goserelin acetate (Zoladex) with or without hormone replacement therapy for the treatment of endometriosis.” (angol nyelven). Fertil Steril. 69 (6), 1056-62. o. DOI:10.1016/S0015-0282(98)00086-7. PMID 9627292.
- ↑ Ferrero S, Gillott DJ, Venturini PL, Remorgida V. (2011. June). „Use of aromatase inhibitors to treat endometriosis-related pain symptoms: a systematic review.” (angol nyelven). Reprod Biol Endocrinol. 9, 89. o. DOI:10.1186/1477-7827-9-89. PMID 21693038.
- ↑ Marjoribanks J, Proctor M, Farquhar C, Derks RS. (2010. January). „Nonsteroidal anti-inflammatory drugs for dysmenorrhoea.” (angol nyelven). Cochrane Database Syst Rev. (1), CD001751. o. DOI:10.1002/14651858.CD001751.pub2. PMID 20091521.
- ↑ Hughes E, Brown J, Collins JJ, Farquhar C, Fedorkow DM, Vandekerckhove P. (2007. July). „Ovulation suppression for endometriosis.” (angol nyelven). Cochrane Database Syst Rev. (3), CD000155. o. DOI:10.1002/14651858.CD000155.pub2. PMID 17636607.
- ↑ Nowroozi K, Chase JS, Check JH, Wu CH. (1987. November-December). „The importance of laparoscopic coagulation of mild endometriosis in infertile women.” (angol nyelven). Int J Fertil. 32 (6), 442-4. o. PMID 2891631.
- ↑ Jacobson TZ, Duffy JM, Barlow D, Farquhar C, Koninckx PR, Olive D. (2010. January). „Laparoscopic surgery for subfertility associated with endometriosis.” (angol nyelven). Cochrane Database Syst Rev. (1), CD001398. o. DOI:10.1002/14651858.CD001398.pub2. PMID 20091519.
- ↑ Hart RJ, Hickey M, Maouris P, Buckett W. (2008. April). „Excisional surgery versus ablative surgery for ovarian endometriomata.” (angol nyelven). Cochrane Database Syst Rev. (2), CD004992. o. DOI:10.1002/14651858.CD004992.pub3. PMID 18425908.
- ↑ Matalliotakis IM, Cakmak H, Mahutte N, Fragouli Y, Arici A, Sakkas D. (2007. December). „Women with advanced-stage endometriosis and previous surgery respond less well to gonadotropin stimulation, but have similar IVF implantation and delivery rates compared with women with tubal factor infertility.” (angol nyelven). Fertil Steril. 88 (6), 1568-72. o. DOI:10.1016/j.fertnstert.2007.01.037. PMID 17349642.
- ↑ Különös betegségekkel küzdött doktor House. (Hozzáférés: 2012. november 8.)
- ↑ Pataki Zita - Az utolsó lombik - Nőiváltó
| Az itt található információk kizárólag tájékoztató jellegűek, nem minősülnek orvosi szakvéleménynek, nem pótolják az orvosi kivizsgálást és kezelést. A cikk tartalmát a Wikipédia önkéntes szerkesztői alakítják ki, és bármikor módosulhat. |
